Ngày 11/6, Bệnh viện Quân y 103 cho biết, đã cấp cứu và điều trị thành công một phụ nữ có thai tuần thứ 13 bị ngừng tim do thuyên tắc phổi cấp. Hiện nay, Chị đã hồi phục một cách kỳ diệu để hoà nhập lại cuộc sống bình thường dù đã có lúc cận kề sinh tử.
Báo động đỏ để cứu người bệnh
Bệnh nhân Lê Thị S, 32 tuổi mang thai 13 tuần. Cách vào viện 2-3 ngày, Bệnh nhân xuất hiện đau đầu, buồn nôn, nôn, không rõ đau ngực. Sáng ngày 22/03/2024, Bệnh nhân xuất hiện cơn co giật toàn thân, sau đó ý thức giảm, gọi hỏi không đáp ứng được người nhà đưa vào khoa Cấp Cứu Ngoại - Bệnh Viện Quân Y 103 điều trị.
Tại đây, Bệnh nhân xuất hiện ngừng tuần hoàn hô hấp, đã được kích hoạt báo động đỏ Bệnh viện, tổ chức ngay kíp cấp cứu và hội chẩn Bệnh viện. Sau cấp cứu 10 phút, tim Bệnh nhân đập trở lại. Bệnh nhân được chuyển lên khoa Hồi Sức Ngoại điều trị tiếp trong tình trạng ý thức hôn mê sâu, đồng tử hai bên giãn 4mm, mất phản xạ với ánh sáng, được thở máy qua ống nội khí quản, huyết áp phải duy trì bằng thuốc vận mạch.
Bệnh nhân được khám và thực hiện các xét nghiệm thăm dò để xác định nguyên nhân: Điện tim 12 đạo trình có sóng dạng S1, Q3; siêu âm tim có giãn nhẹ thất phải. Nghi ngờ cao bị thuyên tắc phổi cấp nên vừa hồi sức tích cực, vừa hội chẩn nhanh với chuyên khoa tim mạch, thực hiện các biện pháp chẩn đoán và điều trị, ưu tiên cứu sống người mẹ, giải thích kỹ gia đình.
Bệnh nhân được chụp cắt lớp vi tính dựng hình động mạch phổi cấp cứu. Kết quả có hình ảnh huyết khối thân chung động mạch phổi trái và huyết khối gần hoàn toàn nhánh thùy dưới 2 phổi.
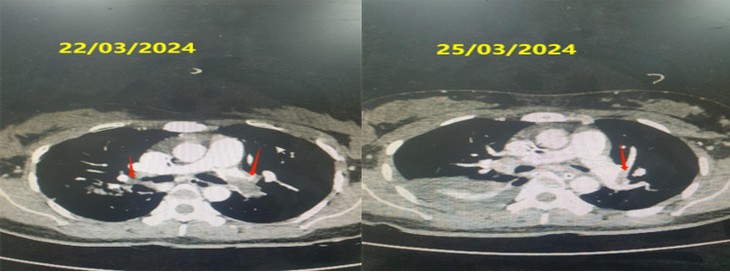 |
Hình ảnh chụp cắt lớp vi tính động mạch phổi của bệnh nhân trước và 72 giờ sau dùng tiêu sợi huyết. (Mũi tên đỏ chỉ vị trí huyết khối) - Ảnh BVCC |
Bệnh nhân được sử dụng ngay thuốc tiêu sợi huyết r-TPA theo phác đồ (cụ thể, bệnh nhân đã được sử dụng liều bolus r-TPA 50 mg trong 15 phút, ngay sau đó đó duy trì r-TPA 20 mg/giờ liên tục trong 2 giờ; tổng liều 90 mg).
Nối tiếp đó, sử dụng heparin không phân đoạn truyền liên tục (liều khởi đầu 80 IU/kilogram/giờ, sau đó truyền liên tục liều 18 IU/ kilogram/ giờ), theo dõi và điều chỉnh liều duy trì mỗi 06 giờ dựa vào xét nghiệm chỉ số APTT của Bệnh nhân.
Tình trạng Bệnh nhân dần ổn định hơn, giảm được liều thuốc co mạch. Tiếp đó, bệnh nhân được chuyển sang sử dụng thuốc chống đông enoxaparin hàng ngày theo phác đồ duy trì chống đông sau sử dụng tiêu sợi huyết.
Trong suốt quá trình điều trị tiêu sợi huyết và hồi sức tích cực, Khoa Hồi sức Ngoại phối hợp chặt chẽ với Khoa Phụ Sản một mặt theo dõi sát toàn trạng và tiến triển của người mẹ (đặc biệt về ý thức, hô hấp và tuần hoàn), song song với đó là theo dõi thường xuyên thai nhi trong buồng tử cung (chú ý đặc biệt tới chỉ số tim thai, máu qua âm đạo, cơn co tử cung).
Ngay từ khi tiếp nhận bệnh nhân nhập khoa Hồi Sức Ngoại, kíp cấp cứu đã không phát hiện được tim thai, xác định nguy cơ sảy thai cao và giải thích rõ với gia đình. Tiếp tục theo dõi sát, xác định thai đã chết lưu trong buồng tử cung.
Do đó, mục tiêu điều trị là ưu tiên giữ tính mạng người mẹ và lấy thai khỏi buồng tử cung khi toàn trạng người mẹ đảm bảo. Giờ thứ 18 sau nhập khoa Hồi Sức Ngoại, đánh giá đây là thời điểm phù hợp và thuận lợi, Khoa Hồi Sức Ngoại đã phối hợp với Khoa Sản để thai sổ ra ngoài theo đường tự nhiên. Sau sổ thai, các thông số sinh tồn của người mẹ ổn định.
Toàn trạng bệnh nhân tiến triển khá hơn từng ngày, ý thức bình phục nhưng tiếp xúc còn chậm chạp, huyết động ổn định và cắt thuốc co mạch. Bệnh nhân được chụp lại phim cắt lớp vi tính động mạch phổi để kiểm tra đánh giá hiệu quả điều trị.
Sau 3 ngày vào viện (25/03/2024), hình ảnh cắt lớp vi tính động mạch phổi cho thấy chỉ còn huyết khối các nhánh phân thùy dưới phổi trái. Kết quả chụp lại phim cắt lớp vi tính động mạch phổi ngày 08/04/2024 không còn thấy huyết khối trong động mạch phổi 2 bên. Bệnh nhân ổn định ra viện sau 19 ngày điều trị.
Theo đánh giá chung, Chị S là trường hợp bệnh nhân rất nặng, diễn biến nhanh, chỉ cần cấp cứu chậm trễ một chút sẽ mất khoảng thời gian vàng điều trị và không còn khả năng hồi phục.
Đây là mặt bệnh nặng, tử vong rất nhanh nếu không được phát hiện và điều trị kịp thời nhưng các bác sĩ Bệnh viện Quân y 103 đã tổ chức phối hợp tốt giữa các chuyên khoa, nhanh chóng đưa ra phương án phù hợp với tình trạng của Bệnh nhân. Kết quả tuy không giữ được thai nhi, nhưng đã cứu sống được người mẹ.
 |
Chị S giờ đã bình phục, yêu đời hơn, dần hòa nhập với cuộc sống bình thường - Ảnh BVCC |
Hội chứng tim mạch thường gặp không có nguyên nhân
Bệnh nhân không có tiền sử gì đặc biệt, không sử dụng thuốc phòng tránh thai. Có nhiều yếu tố nguy cơ thuyên tắc động mạch phổi, trong đó mang thai được coi là một yếu tố nguy cơ.
Thuyên tắc phổi cấp là sự tắc nghẽn cấp tính động mạch phổi và/ hoặc các nhánh của nó, do cục máu đông (hiếm hơn là khí, mỡ, tắc mạch ối) di chuyển từ hệ thống tĩnh mạch sâu, hoặc hình thành tại chỗ trong động mạch phổi. Bệnh cảnh có thể diễn biến cấp tính gây tử vong nhanh chóng, thậm chí không kịp phát hiện nguyên nhân.
Đây là hội chứng tim mạch cấp tính thường gặp, đứng thứ 3 trên toàn thế giới sau nhồi máu cơ tim và đột quỵ não. Phần đa số của thuyên tắc phổi không có triệu chứng điển hình, còn lại có các triệu chứng không đặc trưng như đau ngực, nhịp tim nhanh hoặc không ổn định, chóng mặt, khó thở, nhịp thở nhanh, ho hoặc ho ra máu.
Một số trường hợp thuyên tắc phổi nặng có thể gây sốc, bất tỉnh, ngừng tim hay tử vong. Nếu không được chẩn đoán và điều trị kịp thời thì tỷ lệ tử vong có thể lên tới 34% (theo ESC 2019).
Nhìn chung, các phương pháp điều trị thuyên tắc phổi bao gồm: hồi sức (đảm bảo về mặt hô hấp và tuần hoàn), sử dụng thuốc chống đông, sử dụng thuốc tiêu sợi huyết (gồm đường toàn thân và tại chỗ thông qua catheter động mạch phổi), các phương pháp không dùng thuốc (gồm đặt màng lọc tĩnh mạch chủ dưới và phẫu thuật lấy huyết khối).
Trong đó, thuốc tiêu sợi huyết được sử dụng để loại bỏ cục máu đông một cách nhanh chóng cho bệnh nhân có huyết động không ổn định, cần duy trì huyết động bằng các thuốc vận mạch để cải thiện chức năng thất phải.
Đây là phương pháp không xâm lấn, sử dụng chất hoạt hóa plasminogen mô alteplase (tPA) để làm tan huyết khối, nhanh chóng phục hồi lưu lượng máu phổi. Áp dụng cho bệnh nhân rối loạn huyết động đặt biệt nghiêm trọng, cục máu đông rất lớn, rối loạn chức năng thất phải rất nặng, nhịp tim nhanh, xét nghiệm Troponin và/ hoặc BNP tăng lên.
Tiêu sợi huyết có hiệu quả nhất trong vòng 48 giờ sau khi có triệu chứng khởi phát của thuyên tắc phổi cấp. Tuy nhiên, vẫn có hiệu quả cho các bệnh nhân thuyên tắc phổi khởi phát trong vòng 2 tuần.
Sau khi truyền thuốc tiêu sợi huyết, nối tiếp đó bắt đầu sử dụng thuốc heparin không phân đoạn và thuốc kháng vitamin K. Sử dụng thuốc chống đông máu là phương pháp điều trị chính cho thuyên tắc phổi cấp tính, có tác dụng ngăn ngừa sự hình thành cục máu đông mới, sự tiến triển rộng hơn của nguồn gây thuyên tắc (huyết khối tĩnh mạch sâu) và thuyên tắc tái phát.
Trước khi lựa chọn thuốc chống đông cần cân nhắc về hiệu quả, độ an toàn liên quan đến hấp thu, sinh khả dụng thuốc chống đông máu, khởi phát và thời gian đỉnh của tác dụng.
Ngoài ra, cần cân nhắc về thời gian bán thải, cơ chế thanh thải, tương tác thuốc, khả năng theo dõi tác dụng chống đông máu và khả năng đảo ngược, thủ thuật hoặc phẫu thuật sắp tới. Bắt đầu điều trị bằng thuốc chống đông bất cứ khi nào nghi ngờ tắc mạch phổi cấp, miễn là nguy cơ chảy máu thấp.
Đối với bệnh nhân nằm tại các đơn vị hồi sức, điều trị thuốc chống đông thường được lập kế hoạch trong ngắn hạn và lộ trình điều trị dài hạn sẽ được áp dụng khi bệnh nhân rời khỏi các đơn vị hồi sức. Và thường sẽ sử dụng heparin không phân đoạn ở các đơn vị hồi sức thay vì heparin trọng lượng phân tử thấp hoặc fondaparinux vì sử dụng thuốc chống đông có thời gian bán hủy ngắn an toàn hơn.
Thuyên tắc phổi cấp là một trong những hội chứng tim mạch cấp tính thường gặp nhất, cùng với nhồi máu cơ tim và đột quị não. Bệnh khi tiến triển nặng có thể gây sốc, bất tỉnh, ngừng tim hay tử vong. Người bệnh khi có triệu chứng nghi ngờ thuyên tắc phổi cần đến ngay các cơ sở y tế có chuyên môn để được phân loại và điều trị chính xác, kịp thời.
BS Nguyễn Mạnh Tiến (Khoa Hồi Sức Ngoại, Bệnh Viện Quân Y 103)
